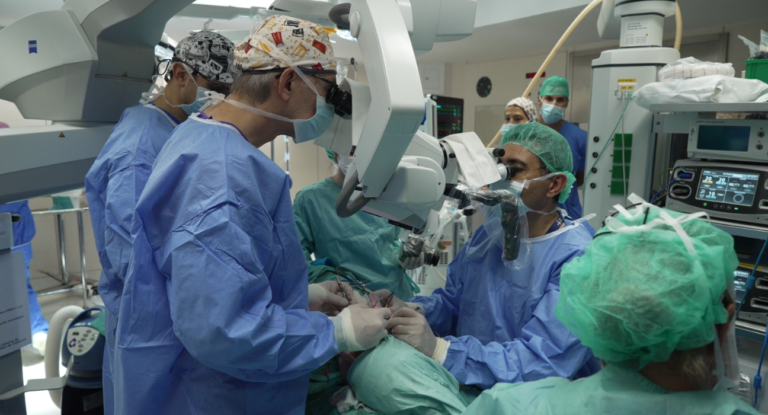
Un centenar de profesionales intervinieron en el trasplante parcial de cara, una cirugía de máxima complejidad considerada un trasplante de tejidos compuestos, con técnicas de microcirugía vasculonerviosa, que puede durar hasta 24 horas
De todas las discapacidades físicas que puede sufrir el ser humano, la desfiguración facial es una de las más devastadoras. No solo provoca un grave impacto psicológico y social en las personas que la padecen, sino que también repercute en actividades tan primordiales como hablar, comer y ver.
En este campo, el Hospital Universitario Vall d’Hebron de Barcelona se ha convertido en uno de los centros españoles referencia en las intervenciones relacionadas con el trasplante de cara.
El trasplante de cara es una cirugía funcional, que se lleva a cabo cuando el paciente ha perdido zonas del rostro como los músculos orbiculares de la cara y los ojos y no se pueden restituir con otras técnicas quirúrgicas habituales de Cirugía Plástica.
Se trata de pacientes con desfiguración facial grave como consecuencia de enfermedades, quemaduras, traumatismos o defectos congénitos que afectan a funciones vitales básicas”, expone el Dr. Joan-Pere Barret i Nerín, jefe del Servicio de Cirugía Plástica y Quemados del hospital barcelonés.
Antecedentes del Vall d’Hebron
El Hospital, ha realizado tres de los seis trasplantes de cara que se han llevado a cabo en el España; en todo el mundo se han efectuado un total de 54.
Solo una veintena de centros en el mundo tienen capacidad para ser trasplantadores faciales y solo siete han realizado tres o más trasplantes: se necesita experiencia y recursos asistenciales y de laboratorio.
En el 2010, el equipo de Vall d’Hebron liderado por el Dr. Barret llevó a cabo el primer trasplante total de cara del mundo. El segundo trasplante de cara en Vall d’Hebron, en el 2015, marcó también el hito de ser el primer trasplante del mundo en asistolia controlada (Maastricht 3).
La donante
La donante, a quien se le había autorizado la PRAM (Prestación de ayuda para morir), no solo decidió donar sus órganos y tejidos, sino que además ofreció la donación de la cara.
La receptora
La receptora necesitaba un trasplante de cara de tipo I (parte central del rostro) después de sufrir una necrosis de los tejidos faciales por una infección bacteriana.
Los profesionales
Un centenar de profesionales participan en cada trasplante de cara; implica Cirugía Plástica y Microcirugía Reconstructiva, Trasplante, Inmunología, Laboratorios, Psiquiatría y Psicología Clínica, Rehabilitación, Unidad de Cuidados Intensivos y Anatomía Patológica, por citar solo algunas de las principales especialidades que participan.
En cada caso elaboramos un protocolo específico, hecho a medida”, expone el Dr. Alberto Sandiumenge, coordinador de programas de Donación y Trasplantes del Hospital Universitario Vall d’Hebron.
Participación especial de Enfermería
Del centenar de profesionales que participan a lo largo de todo el proceso, 25 son de enfermería.
“En un trasplante de cara, la enfermería está presente en todas las fases del procedimiento, al igual que en los trasplantes de órgano sólido, incluso antes de la donación.
En este caso, se sincronizaron dos equipos: el de enfermería de Donación y Trasplantes de Vall d’Hebron y el de Cirugía Plástica”, explica Olga Gabaldà, supervisora de Enfermería del Programa de Donación y Trasplante de Órganos y Tejidos.
Condiciones
Donante y receptor del trasplante de cara deben compartir sexo, grupo sanguíneo, y presentar unas medidas antropométricas de la cabeza semejantes.
Protocolo de evaluación
Dentro del protocolo de evaluación del receptor, los profesionales de psiquiatría, psicología y trabajo social, encabezados por la Dra. María Sonsoles Cepeda y la Dra. Sara Guila Fidel, realizan una valoración del receptor que incluye una entrevista con una persona de su máxima confianza, que será el enlace con el equipo asistencial a lo largo de todo el proceso.
“Se evalúa si el candidato o candidata a un trasplante de cara cumple los criterios para la intervención, más allá de los criterios puramente médicos.
Esta valoración incluye su capacidad de adaptación, afrontamiento, expectativas y adherencia al tratamiento.
Se tienen en cuenta los antecedentes psiquiátricos, el apoyo sociofamiliar y su estado cognitivo, entre otros aspectos”, señalan la Dra. Sara Guila Fidel y la Dra. María Sonsoles Cepeda.
Protocolo de Aprobación
Con todos los informes, la persona candidata es evaluada por el Comité de Ética Asistencial y el Comité de Dirección Asistencial de Vall d’Hebron: si se da luz verde, pasa a la Coordinación de Donación y Trasplantes de Vall d’Hebron, que lo eleva a la Organización Catalana de Trasplantes (OCATT) y a la Organización Nacional de Trasplantes (ONT).
La ONT realiza la valoración técnica para informar a la Comisión de Trasplantes del CIT-SNS, que informa favorablemente el procedimiento para que sea autorizado por la autoridad competente de la comunidad autónoma, tal como marca la legislación para trasplantes.
Proceso administrativo y autorización legal estructuran el procedimiento.
Búsqueda del donante
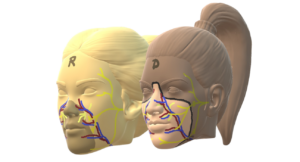
Una vez obtenidas todas las autorizaciones para llevar a cabo este procedimiento, es necesario identificar al donante adecuado, es decir, aquel que, además de no presentar ninguna contraindicación para la donación, tenga unas medidas antropométricas faciales compatibles con las del receptor.
Del procedimiento previo
Se realizó una TAC tanto en la donante como en la receptora; la información digital fue validada por radiología y por ingenieras de la Unidad de Impresión 3D de Vall d’Hebron.
“La Unidad de Tecnologías 3D elaboró un modelo tridimensional digital a partir de una imagen médica, una TAC.
Este modelo ayuda a los profesionales a entender cómo deben llevar a cabo la cirugía; lo imprimimos para que los profesionales tengan las referencias cuando lo necesiten, antes y durante la cirugía”, explica Laura Escot, ingeniera biomédica de la Unidad de Tecnologías 3D. TAC 3D y planificación digital guían la intervención.
También se diseñó y fabricó una máscara de silicona semirrígida para aplicar en la zona facial de la donante y reconstruir la zona intervenida.
Con los ingenieros de la empresa IXOM, también se prepararon las guías de corte óseo adaptadas a la donante y a la receptora para lograr un encaje milimétrico.
Máscara de silicona y guías de corte óseo aseguran precisión.
Paralelamente, los cirujanos plásticos del hospital realizaron los estudios anatómicos necesarios y la planificación final de la cirugía en la sala de disección del Departamento de Anatomía de la Facultad de Medicina de la UAB, con el apoyo del profesor Alfonso Rodríguez Baeza.
Planificación anatómica y trabajo en sala de disección preceden la cirugía.
Del trasplante de cara
El trasplante de cara debe ser considerado como un trasplante de tejidos compuestos. Se trata de un campo que ha experimentado una gran evolución en los últimos años dentro de la Cirugía Plástica, en particular en el desarrollo de técnicas de trasplante de tejidos compuestos (VCA, Vascularized Composite Tissue Allotransplantation).
Su base son las técnicas de microcirugía vasculonerviosa, tanto para realizar la extracción e implantación como para garantizar la máxima funcionalidad en el receptor, expresividad y sensibilidad facial, así como las técnicas de Cirugía Plástica, la única especialidad capacitada y acreditada para realizar tratamientos de cirugía plástica facial. VCA y microcirugía vasculonerviosa sustentan el procedimiento.
Todos los médicos especialistas en Cirugía Plástica que participan son expertos en microcirugía reconstructiva y forman parte del programa de trasplante, con un total de 17 cirujanos plásticos disponibles y 10 médicos residentes (MIR) de la especialidad.
Se trasplantan piel, tejido adiposo, nervios periféricos, musculatura facial y hueso de la cara: la cirugía es de máxima complejidad, ya que las estructuras que deben anastomosarse y reconstruirse son pequeñas y con una disposición tridimensional compleja.
El objetivo es reconectar todas las estructuras en el receptor, creando un nuevo rostro que cobre vida de nuevo, sea funcional y pueda desarrollar con normalidad las funciones vitales.
Postquirúrgico
Después de la intervención, la paciente estuvo un mes ingresada, primero en la UCI de la Unidad de Quemados y posteriormente en Planta del Hospital de Traumatología, Rehabilitación y Quemados.
Los tiempos de ingreso hospitalario se han ido acortando en los tres trasplantes de cara que ha realizado Vall d’Hebron: de tres meses de ingreso en el primer paciente de 2010, a dos meses en el segundo trasplante de cara en 2015 y un mes en este último.
En el hospital se estabiliza al paciente, controlando los niveles de inmunosupresión con medicación, y se supervisan las posibles complicaciones que puedan presentarse, como infecciones.
Rehabilitación
Tan pronto como es posible, comienza la rehabilitación facial para integrar en los músculos implantados toda la movilidad de la cara y recuperar poco a poco funciones como masticar, gesticular o hablar.
“Inicialmente, la cara del paciente se encuentra en una fase hipotónica, sin movimiento porque las conexiones nerviosas aún no se han establecido.
Trabajamos con la cara para estimular la inervación, utilizando herramientas como un espejo, diferentes texturas e imágenes del paciente para recordar esos movimientos y la percepción visual del rostro”, explica la Dra. Daniela Issa, del Servicio de Medicina Física y Rehabilitación.
Se trata de un proceso diario, que el paciente continuará en su domicilio y se prolongará en el tiempo; su implicación es crucial para la recuperación funcional.